Se você é pai ou mãe e notou bolhinhas cheias de líquido nas mãos ou nos pés do seu filho, acompanhadas de coceira intensa e, às vezes, de uma pele que descama depois, provavelmente já passou horas no Google tentando entender o que está acontecendo.
A desidrose é uma das condições de pele mais comuns na infância e adolescência, mas também uma das mais mal compreendidas.
Neste artigo, vou responder todas as dúvidas que chegam ao meu consultório, desde o que é essa condição até como tratar, prevenir crises e apoiar seu filho emocionalmente.
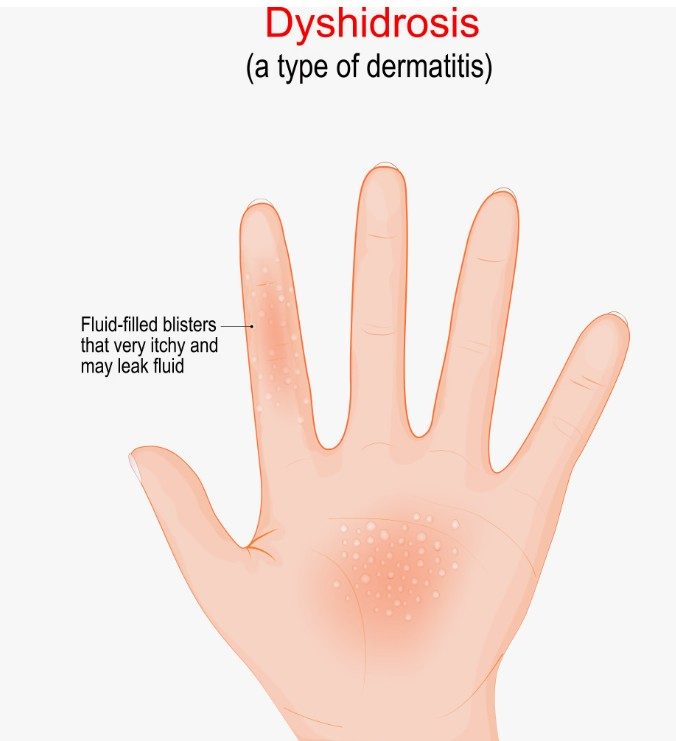
O que é desidrose?
Por que aparecem bolinhas com água nas mãos e pés da criança?
A desidrose, também chamada de disidrose, eczema dishidrótico ou ponfólice, é um tipo de inflamação da pele que se manifesta por pequenas bolhas cheias de líquido claro, que aparecem principalmente nas palmas das mãos, nas laterais dos dedos e nas plantas dos pés.
As bolhas costumam ser acompanhadas de coceira intensa, ardência e, à medida que evoluem, secam e dão lugar a uma pele mais grossa e descamativa.
O nome “desidrose” veio de uma teoria antiga que associava as bolhas à obstrução das glândulas de suor, mas hoje sabemos que isso não é exatamente o que acontece.
O mecanismo real é inflamatório: algo desencadeia uma resposta exagerada do sistema imunológico da pele, que forma essas bolhas características como resultado.
Pense na pele como uma barreira protetora, uma parede que nos separa do mundo externo. Na desidrose, essa parede fica temporariamente comprometida em certos pontos, formando as “bolhas” que você vê.
Na maioria dos casos, a parede se reconstrói, mas em algumas crianças, isso tende a se repetir.
Qual médico trata desidrose?
O médico especializado em tratar desidrose, é o dermatologista.
Os dermatologistas são especialistas em doenças da pele, cabelos e unhas e estão capacitados para diagnosticar e tratar a desidrose em crianças.
A Dra. Laura Serpa é dermatologista pediátrica há mais de 10 anos. Sempre se espelhou em referências nacionais e internacionais para alcançar o nível de conhecimento que tem hoje.
Fez a residência médica em dermatologia na Universidade Estadual do Rio de Janeiro (UERJ) e passou a integrar a Sociedade Brasileira de Dermatologia (SBD). Foi convidada a ser preceptora do ambulatório de dermatologia pediátrica da UERJ e exerceu essa função por 2 anos.
Realizou fellow em um renomado hospital de dermatologia pediátrica da Austrália, adquirindo experiência no que há de melhor na sua área.
Fez mestrado em saúde da criança e do adolescente na Universidade Federal do Paraná (UFPR).
Atualmente é preceptora de dermatologia pediátrica do Hospital Universitário Evangélico Mackenzie e Hospital de Dermatologia Sanitária do Paraná.
Como preceptora na especialidade de dermatologia pediátrica, a Dra Laura Serpa compartilha sua experiência e conhecimento com médicos residentes, capacitando a próxima geração de profissionais de saúde.
Sua dedicação ao ensino permite que os residentes recebam uma formação abrangente e de alta qualidade, promovendo a excelência no cuidado dermatológico infantil em todo o país.
O profissional que atende dermatologia pediátrica precisa ter uma especialização nessa área e estar muito envolvido com esse conhecimento tão único.

Antes de marcar consulta com qualquer profissional procure o seu currículo, pesquise o seu nome no Conselho Federal de Medicina e nas sociedades que regulamentam cada área de atuação.
No caso de ser dermatologista o nome do profissional deve constar no site da Sociedade Brasileira de Dermatologia.
Deixo aqui o link do meu currículo:
http://lattes.cnpq.br/0728769672134015
E o site da Sociedade Brasileira de Dermatologia:
Conheça um pouco dos depoimentos deixados sobre o atendimento da Dra. Laura no Google e Doctoralia:
Desidrose é contagiosa?
A criança pode “passar” para irmãos ou colegas?
Não. A desidrose não é contagiosa.
Ela não é causada por vírus, bactéria ou fungo, é uma condição inflamatória da pele, e portanto não se transmite por contato, abraço, uso compartilhado de objetos ou qualquer outra forma de convívio.
Seu filho pode frequentar a escola, brincar com os colegas, compartilhar brinquedos e usar a piscina sem nenhum risco de transmissão.
Essa informação é especialmente importante para passar à escola e aos professores, evitando que a criança seja isolada desnecessariamente, o que, além de injusto, pode prejudicar muito a autoestima dela.
Desidrose é a mesma coisa que alergia de pele ou eczema?
É parecido, mas não idêntico.
A desidrose é um tipo de eczema, ou seja, ela está dentro da grande família das dermatites.
O eczema é um termo amplo que cobre várias formas de inflamação da pele, e a desidrose é uma delas, com características específicas: as bolhas em mãos e pés, a localização e o padrão de evolução a diferenciam dos outros tipos.
Ela tem uma relação estreita com a atopia, a tendência hereditária a desenvolver alergias, asma e rinite.
Muitas crianças com desidrose também têm ou terão outras condições atópicas. Mas a desidrose em si não é uma “alergia alimentar se manifestando na pele” da forma como muitos pais imaginam.
A relação com alimentos é mais complexa e indireta do que parece.
Qual a diferença entre desidrose, micose, dermatite atópica e “bolinhas de calor”?
Essa é uma das dúvidas mais comuns e faz todo sentido, porque visualmente essas condições podem se parecer bastante. Veja como diferenciar:
Desidrose: bolhas pequenas, profundas, cheias de líquido claro, com coceira intensa, principalmente nas laterais dos dedos, palmas e plantas. Evolui para descamação. Tende a aparecer em surtos.
Micose (tinea): causada por fungo, costuma ter bordas mais definidas e descamação. Nas mãos e pés, pode simular a desidrose, mas geralmente responde a antifúngicos. O médico pode fazer um exame simples (micológico direto) para diferenciar.
Dermatite atópica: é um eczema mais generalizado, que costuma acometer dobras (cotovelo, joelhos), pescoço e face. A pele fica seca, espessada e coçando cronicamente. Pode coexistir com a desidrose.
Bolinhas de calor (miliária): são pontinhos superficiais, muito pequenos, que aparecem pelo corpo todo em dias quentes ou após exercício. Não têm o aspecto “profundo” das bolhas da desidrose e geralmente somem rapidamente com o resfriamento da pele.
A distinção correta é feita pelo dermatologista e é importante, porque o tratamento de cada uma é diferente.
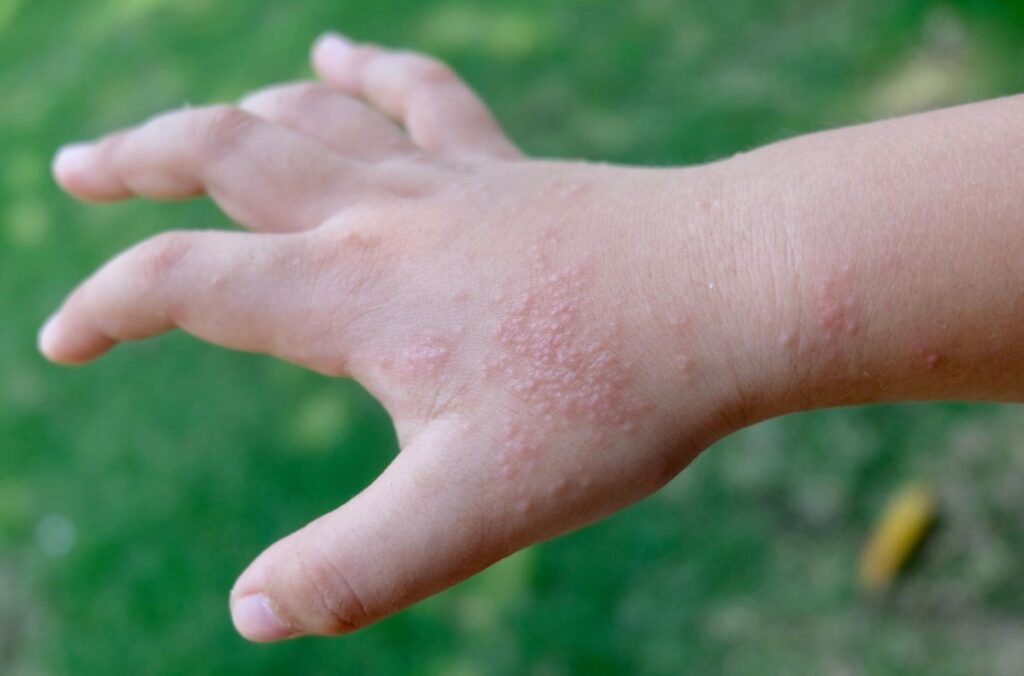
Crianças podem ter desidrose? Em que idade ela é mais comum?
Sim, crianças podem ter desidrose e não é raro.
A condição pode aparecer em qualquer faixa etária, mas é mais comum a partir dos 4 a 5 anos, quando o sistema imunológico já está mais maduro e os fatores desencadeantes do ambiente (sabonetes, calor, estresse) já fazem parte da rotina da criança.
Na adolescência, a incidência aumenta de forma relevante. Isso acontece porque a puberdade traz mudanças hormonais, aumento da sudorese, mais exposição a irritantes (academia, produtos de higiene pessoal) e, especialmente, mais estresse emocional, todos fatores que podem desencadear ou agravar crises.
Adolescentes com suor nas mãos têm mais risco de desidrose?
Sim, e de forma bastante direta.
A hiperidrose palmar, o famoso “suor nervoso” nas mãos, é um fator de risco bem estabelecido para a desidrose.
Adolescentes que suam muito nas mãos durante provas, ao usar o celular, o videogame ou antes de situações sociais têm a barreira da pele das mãos repetidamente agredida pela umidade e pelo pH alterado do suor, o que facilita o surgimento das crises.
É um ciclo que se retroalimenta: o estresse provoca suor, o suor irrita a pele, a pele inflamada coça, a coceira causa mais estresse.
Reconhecer esse ciclo é o primeiro passo para quebrá-lo.
Desidrose é mais comum em quem já tem rinite, asma ou dermatite atópica?
Com certeza. A desidrose faz parte do que chamamos de “marcha atópica”, a sequência de condições alérgicas que tendem a se manifestar ao longo da vida em pessoas com predisposição genética.
Quem tem dermatite atópica, rinite alérgica ou asma tem uma probabilidade significativamente maior de desenvolver desidrose.
Isso não significa que toda criança com rinite vai ter desidrose, mas significa que, se o seu filho já tem uma dessas condições e apareceram bolhinhas nas mãos ou pés, a desidrose deve ser considerada na investigação.
O que pode causar desidrose nas mãos e pés da criança?
A desidrose é uma condição multifatorial, ou seja, raramente tem uma causa única.
É mais como um copo que vai enchendo: vários fatores se somam até que a pele “transborda” e a crise aparece.
Os principais fatores envolvidos são:
- Predisposição genética e atópica: filhos de pais com eczema, asma ou rinite têm maior risco
- Contato com irritantes: sabonetes, detergentes, álcool em gel, produtos de limpeza
- Contato com alérgenos: principalmente metais como níquel e cobalto
- Suor excessivo: especialmente em clima quente ou em situações de estresse
- Fatores emocionais: ansiedade, estresse, pressão escolar
- Exposição à água repetida: lavar as mãos muitas vezes ao dia macera a pele e compromete sua barreira protetora
Estresse, ansiedade e nervosismo podem piorar a desidrose?
Sim e esse é um dos aspectos mais importantes para os pais entenderem.
Existe uma conexão bem documentada entre o sistema nervoso e a pele, que chamamos de eixo pele-cérebro.
Quando a criança ou o adolescente está sob estresse intenso, o corpo libera substâncias inflamatórias que podem desencadear ou agravar a desidrose.
Provas, mudanças de escola, conflitos familiares, pressão por desempenho, bullying, qualquer fonte de estresse emocional pode precipitar uma crise.
Muitos pais percebem que as bolhinhas aparecem justamente nos períodos mais difíceis do filho.
Essa observação não é imaginação: é fisiologia real.
O calor, suor excessivo e umidade pioram as crises?
Sim, de forma direta.
O calor e o suor são dois dos principais gatilhos ambientais da desidrose.
O suor mantém a pele úmida por períodos prolongados, altera o pH da superfície cutânea e macera a barreira da pele, tornando-a mais vulnerável à inflamação.
Situações de risco incluem: dias muito quentes, uso de calçados fechados por longos períodos (que mantêm os pés úmidos), brincadeiras prolongadas em piscina, banhos muito quentes e o hábito de lavar as mãos repetidamente sem secar bem depois.
Secar bem as mãos e os pés após molhá-los, especialmente entre os dedos, é um cuidado simples que faz diferença real na prevenção de crises.
Produtos de limpeza, sabonetes e álcool em gel podem desencadear desidrose?
Sim. Esses produtos são irritantes de contato, eles não causam uma alergia clássica com anticorpos, mas agridem diretamente a barreira da pele, removendo os lipídios naturais que a protegem.
Com a barreira comprometida, a pele fica mais suscetível à inflamação e às crises de desidrose.
O álcool em gel, amplamente usado durante a pandemia, foi um dos fatores citados por muitos dermatologistas como potencial contribuinte para o aumento de casos de dermatites nas mãos nesse período.
Não significa que o filho não deve higienizar as mãos, mas sim que o cuidado com a hidratação após a lavagem é fundamental.
Sabonetes perfumados, com corantes ou com pH inadequado para a pele infantil são os mais problemáticos.
Opte por sabonetes suaves, sem fragrância e com pH neutro a levemente ácido.
Metais como níquel podem desencadear ou piorar a desidrose?
Sim. O níquel é o alérgeno de contato mais comum em todo o mundo, e está presente em bijuterias, fivelas de cinto, botões de calça jeans, zíperes metálicos e até em alguns brinquedos.
Em crianças sensibilizadas ao níquel, o contato com o metal desencadeia uma reação inflamatória que pode se manifestar como desidrose nas mãos.
Curiosamente, a sensibilização ao níquel pode acontecer pela pele (contato direto) ou, em alguns casos, pela ingestão de alimentos ricos no metal (como aveia, leguminosas e chocolates).
Quando há suspeita de alergia a metais, o dermatologista pode solicitar um teste de contato (patch test) para confirmar.
Como é a desidrose nas mãos e como ela evolui?
A desidrose nas mãos costuma começar com uma sensação de coceira ou ardência nas palmas ou nas laterais dos dedos, antes mesmo de qualquer bolha aparecer.
Em horas, surgem as bolhas: pequenas, profundas, cheias de líquido claro, agrupadas ou distribuídas pela região.
Ao longo de dias a semanas, as bolhas secam naturalmente.
A pele sobre elas vai ficando mais seca, endurecida e descamativa, como se estivesse “pelando”.
Essa descamação pode ser intensa e deixar a pele sensível, rachada e dolorida.
O ciclo completo de um surto costuma durar 2 a 4 semanas, mas varia conforme o grau de inflamação, o tratamento e a exposição a gatilhos.
A desidrose nas mãos atrapalha a rotina escolar e o lazer?
Mais do que muitos pais imaginam.
Nas fases de bolhas ativas e descamação, as mãos ficam doloridas e com movimentos limitados, o que pode dificultar:
- Escrever na escola ou fazer tarefas
- Usar teclado, celular ou controle de videogame: o atrito sobre a pele inflamada é doloroso
- Praticar esportes que exijam contato com as mãos (handebol, basquete, natação)
- Tocar instrumentos musicais
Além do impacto físico, há o impacto emocional de ter mãos que “parecem diferentes”, especialmente na adolescência, quando a aparência tem grande peso social.
Abordarei isso em mais detalhes na parte sobre autoestima.
Quais cuidados diários são específicos para as mãos com desidrose?
- Lavar as mãos com sabonete suave, sem fragrância, em água fria ou morna, nunca quente
- Secar bem, especialmente entre os dedos, com leve pressão (sem esfregar)
- Hidratar imediatamente após secar, o hidratante deve ser aplicado enquanto a pele ainda está levemente úmida, para selar a barreira
- Usar luvas de borracha ao contato com água prolongada ou produtos de limpeza (com forro de algodão, se possível, para não piorar o suor)
- Evitar gel alcoólico nas fases de crise; quando necessário, usar a menor quantidade possível e hidratar logo depois
- Retirar anéis e pulseiras durante crises, especialmente se forem de metal, além de manter umidade, podem conter níquel
Como diferenciar desidrose de alergia, micose ou outras bolhinhas nas mãos e pés?
Para um pai que olha para as mãos do filho, bolhinhas são bolhinhas. Mas para o dermatologista, o aspecto, a localização, a evolução e o contexto contam uma história completamente diferente.
Veja um guia prático de diferenciação:
Desidrose: bolhas pequenas, profundas, transparentes, nas laterais dos dedos, palmas e plantas. Coceira intensa. Evolui para descamação. Aparece em surtos. Não responde a antifúngicos.
Micose das mãos e pés (tinea manuum/pedis): descamação com bordas definidas, geralmente começa na planta ou entre os dedos dos pés. Pode ter bolhas, mas costuma ter mais descamação do que as bolhas da desidrose. Responde ao tratamento antifúngico.
Dermatite de contato alérgica: bolhas ou vermelhidão que aparecem exatamente no local de contato com o alérgeno (onde o brinco toca, onde o botão da calça encosta, onde a luva termina). O formato da lesão “conta” o que a causou.
Escabiose (sarna): bolhinhas e coceira intensa, especialmente à noite. Afeta outros membros da família ao mesmo tempo. Tem lesões características entre os dedos.
Varicela: bolhas que aparecem pelo corpo todo, com febre, não restritas às mãos.
Miliária (brotoeja): pontinhos superficiais, muito pequenos, distribuídos pelo corpo em áreas de suor. Somem rapidamente.
O diagnóstico correto é feito pelo dermatologista, agende uma consulta, porque o tratamento errado (usar antifúngico em desidrose, por exemplo) além de não funcionar, pode irritar ainda mais a pele.
Quando devo levar meu filho ao dermatologista por causa das bolhinhas?
Leve ao dermatologista se:
- As bolhinhas aparecem pela primeira vez e você não sabe o que são
- A criança tem coceira intensa que interfere no sono ou nas atividades
- As lesões não melhoram em 1 a 2 semanas sem tratamento
- As bolhas estão aumentando em número ou tamanho
- A criança tem dor para escrever, segurar objetos ou caminhar
- Há sinais de infecção
- As crises se repetem com frequência e estão impactando a qualidade de vida
Não espere “ver se passa” por mais de duas semanas, especialmente em crianças pequenas, cuja pele é mais sensível e que podem se coçar intensamente e agravar a lesão sem perceber.
Quais sinais de gravidade devo observar?
Fique atento a sinais que indicam complicação e exigem consulta urgente:
- Pus ou secreção amarelada/esverdeada nas bolhas — sinal de infecção bacteriana secundária
- Pele muito vermelha, quente e inchada ao redor das lesões
- Febre associada às lesões de pele
- Dor intensa e progressiva, desproporcional ao que se vê
- Lesões que não cicatrizam ou que pioram apesar do tratamento
- Linfonodos (ínguas) inchados na axila ou virilha próximos às lesões
- Cheiro desagradável nas áreas afetadas
Esses sinais sugerem infecção secundária e podem exigir antibiótico, por isso, não devem ser ignorados.
Que exames podem ser necessários para diferenciar desidrose de outras doenças?
Na maioria dos casos, o diagnóstico da desidrose é clínico, ou seja, feito pela avaliação do médico, sem necessidade de exames. Mas em alguns casos, o dermatologista pode solicitar:
- Micológico direto e cultura: raspado da pele para verificar a presença de fungos e descartar micose
- Patch test (teste de contato): uma série de adesivos com alérgenos comuns (níquel, fragâncias, conservantes) aplicados nas costas por 48 horas, para identificar alergia de contato que possa estar contribuindo com as crises
- Exame parasitológico de pele: para descartar escabiose
- Exames de sangue: IgE total, hemograma e outros, quando há suspeita de atopia associada ou em casos mais complexos
Desidrose tem cura ou é uma condição crônica?
Essa pergunta merece uma resposta honesta: para muitas crianças, a desidrose é uma condição crônica com períodos de crise e períodos de acalmia e não tem “cura” no sentido de nunca mais aparecer.
Para outras, as crises são raras, leves e de fácil controle, ou desaparecem completamente na fase adulta.
O que se pode dizer com segurança é que, com o tratamento correto, a identificação e o controle dos gatilhos, e os cuidados diários adequados, a maioria das crianças consegue ter crises menos frequentes, menos intensas e de resolução mais rápida.
Trate a desidrose como trata a asma ou a rinite: não tem cura definitiva, mas tem controle muito eficaz.
A desidrose deixa manchas ou cicatrizes definitivas nas mãos e pés?
De forma geral, não deixa cicatrizes permanentes, desde que as bolhas não sejam furadas nem coçadas de forma intensa a ponto de criar feridas abertas.
Depois que as bolhas secam, é comum que a pele fique temporariamente mais escura ou mais clara na região (hiperpigmentação ou hipopigmentação pós-inflamatória).
Essa alteração de cor costuma desaparecer em semanas a meses, conforme a pele se renova.
Em casos de coçar muito intenso, arranhar ou furar as bolhas repetidamente, pode haver cicatrizes discretas.
Por isso, controlar a coceira (com medicamento e com cuidado de não coçar) é parte importante do tratamento.
Como o médico decide o tratamento da desidrose?
O tratamento é individualizado, não existe uma receita única que funcione para todas as crianças.
O dermatologista vai considerar:
- A idade da criança (algumas medicações têm restrição de uso em crianças pequenas)
- O grau de inflamação (crise leve, moderada ou grave)
- A extensão das lesões
- A presença de infecção secundária
- Os gatilhos identificados no caso específico
- O histórico de crises anteriores e resposta a tratamentos já tentados
A combinação de cuidados diários + medicação tópica na fase de crise + controle de gatilhos é a base do tratamento para a maioria dos casos.
Quais pomadas e cremes podem ser usados na desidrose?
Corticoides tópicos são a primeira linha de tratamento nas crises agudas.
Eles reduzem a inflamação rapidamente, aliviando a coceira e diminuindo as bolhas.
A potência do corticoide é escolhida pelo médico conforme a gravidade e a localização das lesões, crianças pequenas geralmente precisam de formulações de menor potência.
O uso deve ser feito conforme prescrição: (pelo tempo correto, na frequência correta, e nunca por conta própria)
Inibidores de calcineurina tópicos (tacrolimo e pimecrolimo) são uma alternativa aos corticoides, especialmente para uso de longo prazo ou em locais onde o corticoide prolongado pode causar atrofia. São indicados pelo médico e têm perfil de segurança adequado para crianças acima de 2 anos.
Antibióticos tópicos (como mupirocina) são indicados quando há infecção bacteriana secundária, bolhas com pus, crosta amarela ou sinais de impetigo.
Pasta d’água e pastas de óxido de zinco: têm ação secativa, calmante e protetora. Podem ser usadas como suporte, especialmente nas fases em que as bolhas já estão secando.
Hidratantes sem fragrância e sem conservantes agressivos: são usados diariamente, fora das crises, para manter a barreira da pele. São a base da prevenção, como uma “manutenção preventiva” da barreira cutânea.
Quando são necessários remédios por boca?
Anti-histamínicos orais (antialérgicos) são usados principalmente para controlar a coceira, especialmente à noite. Não tratam a inflamação em si, mas ajudam a criança a dormir melhor e a coçar menos, o que evita o agravamento das lesões.
Corticoides orais são reservados para crises intensas e extensas, que não respondem ao tratamento tópico. Seu uso em crianças é feito com critério, pelo menor tempo possível, sempre sob supervisão médica.
Antibióticos orais são necessários quando há infecção secundária mais extensa ou sinais de infecção sistêmica (febre, linfonodos inchados).
O que é fototerapia e quando ela pode ser indicada para desidrose?
A fototerapia é um tratamento que utiliza luz ultravioleta controlada para reduzir a inflamação da pele.
Na desidrose, a modalidade mais usada é a fototerapia UVB de banda estreita ou o PUVA (combinação de psoraleno com UVA).
É indicada para casos crônicos e recorrentes que não respondem adequadamente ao tratamento tópico, geralmente em adolescentes mais velhos.
Em crianças pequenas, o uso é mais restrito. As sessões são realizadas em clínicas dermatológicas com equipamento específico, geralmente 2 a 3 vezes por semana, por semanas a meses.
A toxina botulínica pode ser usada em adolescentes com desidrose e suor excessivo?
Sim, em casos selecionados.
Quando um adolescente tem hiperidrose palmar (suor excessivo nas mãos) claramente relacionada ao desencadeamento das crises de desidrose, a aplicação de toxina botulínica nas palmas pode ser indicada.
A toxina bloqueia temporariamente as glândulas de suor, reduzindo a umidade que agrava as lesões.
O procedimento é feito em consultório, com anestesia local ou bloqueio nervoso para minimizar o desconforto. O efeito dura em média 6 a 9 meses, sendo necessária reaplicação.
Não é indicada para crianças pequenas, é uma opção considerada em adolescentes com hiperidrose comprovada e desidrose de difícil controle.
Quanto tempo dura um surto e quando voltar ao médico?
Um surto de desidrose, com tratamento adequado, costuma resolver em 2 a 4 semanas.
As bolhas secam progressivamente, a pele descama e vai se renovando.
Volte ao médico se:
- As lesões não melhorarem em 2 semanas de tratamento
- Surgirem sinais de infecção
- A criança estiver com muita dor ou incapacidade funcional
- As crises estiverem se repetindo com frequência maior do que antes
O acompanhamento periódico com o dermatologista, mesmo fora das crises, é importante para ajustar o plano de tratamento e avaliar a evolução a longo prazo.
Como cuidar das mãos e dos pés no dia a dia para evitar novas crises de desidrose?
A prevenção da desidrose é, em grande parte, uma questão de rotina diária de cuidados com a pele.
Pense nisso como a manutenção de uma parede: se você não cuida dela todos os dias, as rachaduras aparecem mais facilmente.
Higiene:
- Lavar as mãos com água fria ou morna (nunca quente) e sabonete suave, sem fragrância
- Limitar o número de lavagens ao necessário — evitar lavar por hábito ou ansiedade
- Secar delicadamente, com pressão suave, especialmente entre os dedos
Hidratação:
- Aplicar hidratante logo após secar as mãos — esse é o momento de maior eficiência do produto
- Usar hidratantes sem fragrância, sem conservantes agressivos e com textura de creme ou pomada (mais oclusivos e eficazes para a barreira da pele do que os géis ou loções)
- Repetir a hidratação ao longo do dia, especialmente após cada lavagem
Qual tipo de sabonete e hidratante devo usar para desidrose?
Sabonete ideal: sem fragrância, sem corantes, com pH neutro a levemente ácido (entre 5 e 6), formulado para peles sensíveis ou atópicas.
Hidratante ideal: cremoso, sem perfume, sem álcool, com ingredientes como ceramidas, ureia em baixa concentração, glicerina ou manteiga de karité. Esses componentes ajudam a restaurar a barreira lipídica da pele. Emolientes específicos para pele atópica são uma boa escolha. Evite produtos com muitos ingredientes na fórmula, fragâncias naturais ou artificiais e conservantes como MIT (metilisotiazolinona), que são frequentemente relacionados a dermatites de contato.
Quando usar luvas e meias de algodão?
Luvas de borracha ou látex devem ser usadas sempre que houver contato com água prolongada ou produtos de limpeza, lavar louça, limpar o banheiro, usar produtos químicos. Para evitar que o suor dentro da luva irrite a pele, use luvas de algodão por baixo da luva de borracha.
Meias de algodão são preferíveis às sintéticas em crianças com desidrose nos pés. O algodão absorve melhor o suor e causa menos atrito do que fibras sintéticas. Troque as meias ao longo do dia se os pés suarem muito.
Evite:
- Calçados muito fechados e quentes por longos períodos
- Andar descalço em pisos muito quentes ou ásperos
- Meias úmidas — troque imediatamente se molharem
Quais gatilhos da desidrose vale evitar no dia a dia?
- Calor excessivo: ambientes muito quentes, banhos quentes, roupas muito abafadas
- Suor prolongado sem secar: especialmente nas mãos e pés
- Produtos perfumados: sabonetes, loções, desodorantes, amaciantes
- Contato com metais: especialmente níquel — verificar bijuterias, botões de calça, fivelas
- Produtos de limpeza sem proteção: sempre com luvas
- Álcool em gel em excesso: quando necessário, hidratar logo após
O que NUNCA fazer em casa com as bolhas da desidrose?
- Jamais fure as bolhas com agulha, alfinete ou qualquer objeto. A bolha é uma proteção natural da pele para a área inflamada. Furá-la aumenta muito o risco de infecção bacteriana.
- Não aplique pomadas fortes sem prescrição, corticoides potentes usados sem indicação médica podem causar atrofia da pele e outros efeitos colaterais.
- Evite receitas caseiras: água com sal concentrada, vinagre, limão, bicarbonato, pasta de dente e outros “remédios populares” são irritantes e podem piorar muito a situação.
- Não arranque a pele descamando, deixe descamar naturalmente. Puxar a pele pode abrir feridas e introduzir bactérias.
- Não aplique antifúngicos por conta própria achando que é micose, se não for, o produto vai irritar a pele sem nenhum benefício.
Como a desidrose afeta a criança e o adolescente no dia a dia?
A desidrose não é “só” uma condição de pele. Para crianças e adolescentes, as mãos são uma extensão da identidade social, são com elas que se cumprimenta, se brinca, se toca instrumentos, se usa o celular, se dá as mãos em roda na escola.
Quando essas mãos estão com bolhas, descamando ou com aparência diferente, o impacto vai muito além do físico.
Muitas crianças passam a esconder as mãos, usar mangas compridas mesmo no calor, evitar atividades em grupo ou recusar convites por vergonha.
Adolescentes podem evitar selfies, encontros com amigos ou relacionamentos afetivos por insegurança com a aparência.
Pode haver bullying na escola por causa das lesões de desidrose?
Infelizmente, sim. Crianças podem ser cruéis sem intenção e a aparência diferente das mãos pode gerar comentários, apelidos ou afastamento por parte dos colegas, especialmente quando há desinformação sobre ser ou não contagioso.
Pais e professores têm um papel fundamental aqui. A escola deve ser informada sobre a condição do aluno, sobre o fato de não ser contagiosa, e deve ser um ambiente de acolhimento, não de exclusão.
Como explicar a condição da desidrose para a criança e para a escola?
Para a criança: Use linguagem simples e sem dramatismo. “Você tem uma condição de pele que faz aparecer bolhinhas quando a pele fica irritada.
Não é contagioso, ninguém vai pegar de você. Existe tratamento e você vai aprender como cuidar da sua pele.”
O tom importa: tranquilize, não alarmize.
Para a escola: Um bilhete ou e-mail para o professor e para a coordenação, explicando o que é a desidrose, que não é contagiosa, que pode haver fases de piora e que a criança pode precisar de adaptações (usar luvas em atividades de artes, evitar contato com produtos de limpeza em tarefas escolares, ter permissão para hidratar as mãos).
Se necessário, um relatório médico pode formalizar essas orientações.
Quando considerar apoio psicológico para a criança com desidrose?
Considere buscar apoio psicológico se você notar:
- Isolamento social progressivo relacionado à condição
- Recusa em ir à escola por vergonha das lesões
- Queda no rendimento escolar sem outra causa aparente
- Sinais de ansiedade intensa ou tristeza persistente
- Comportamentos de evitação (esconder as mãos, recusar atividades que antes gostava)
- Verbalização de sentimentos de vergonha, raiva ou desespero em relação à condição
O acompanhamento psicológico não é sinal de fraqueza, é parte do cuidado integral com a saúde do seu filho.
E tem um benefício adicional: como o estresse é um gatilho da desidrose, aprender a gerenciá-lo com um profissional pode ajudar a reduzir a frequência das próprias crises.
Como os pais podem apoiar o filho com desidrose no dia a dia?
O papel dos pais vai muito além de dar o remédio e passar a pomada.
Algumas atitudes que fazem diferença:
- Não minimize nem dramatize: a condição é real e pode ser desconfortável, mas com cuidado é controlável. Equilíbrio no tom é fundamental.
- Envolva a criança no cuidado: ensine ela a aplicar o hidratante, a secar bem as mãos, a reconhecer os gatilhos. Autonomia no cuidado com o próprio corpo é um presente.
- Não compare com outros: “fulano tem coisa pior” não ajuda. Valide o desconforto do seu filho.
- Esteja presente nas consultas: leve anotações das crises (quando apareceram, o que aconteceu antes, o que ajudou), pois isso é ouro para o dermatologista.
- Cuide do ambiente emocional em casa: reduza pressões desnecessárias nos períodos de crise. O estresse em casa é tão real quanto o da escola.
- Comemore as melhoras: reforço positivo funciona. Reconheça quando seu filho seguiu os cuidados e a pele melhorou.

Tratamento da desidrose em crianças e adolescentes em Curitiba
A desidrose é uma condição que pode ser desafiadora para a criança que a vive e para os pais que a acompanham.
Mas com informação de qualidade, tratamento adequado e uma rede de apoio bem construída, é totalmente possível que seu filho tenha uma vida plena, ativa e sem limitações significativas.
Se você tem dúvidas sobre o caso específico do seu filho, não hesite em buscar orientação com um dermatologista pediátrico. Cada criança é única, e o tratamento deve ser pensado para ela, não para uma condição genérica.
Agende sua consulta comigo e vamos tratar seu filho com o carinho e seriedade que ele merece.